Impingement is een veel voorkomende klinische entiteit (betekent letterlijk: inklemming) en werd origineel beschreven als een conflict tussen de "rotator cuff" en het schouderdak (acromion). De rotator cuff is een verzameling spieren die de humerskop omgeven als een "cuff" , een manchette. De voornaamste componenten hiervan zijn de supraspinatus bovenaan, de infraspinatus achteraan en de subscapularis vooraan. Impingement is het chronisch contact tussen meestal de supraspinatus pees die schuurt tegen het acromion bij bovenarmse bewegingen. Hierdoor ontstaat progressief een irritatie van de slijmbeurs, die de cuff bedekt, en de rotator cuff zelf. Dit kan leiden tot een slijmbeursontsteking (bursitis) en rotator cuff letsels (uitrafeling van de pees tot zelfs scheuren).
Vaak is de lange kop van de biceps in dit proces betrokken, leidend tot ontsteking van deze pees (tenosynovitis) of scheuren (gedeeltelijk tot volledig).
Recent wordt impingement meer gezien als een pathologisch proces waarbij de cuff om welke reden dan ook geirriteerd wordt. Zo kan een fout bewegende scapula (schouderblad) ook impingement geven. Hier is een belangrijke taak voor de kinesisten weggelegd. Verder kunnen werpsporten, door een combinatie van micro-instabiliteit en intense herhaaldelijke bewegingen, leiden tot conflicten van de cuff (internal impingement). Beenderige aanwassen zoals bij acromioclaviculaire arthrose kunnen ook mechanisch de cuff comprimeren. Het acromio-claviculair gewricht is het gewricht tussen het sleutelbeen (clavicula) en het schouderdak (acromion). Verder gaat elke pees degenereren (verslijten) met de ouderdom. Deze intrinsieke degeneratie van de cuff kan ook leiden tot impingement-klachten.
Lees verder onder de foto

Impingement is veeleer een symptoom dan een aandoening. Patienten presenteren zich gewoonlijk met bovenarm pijn die optreedt bij bewegingen boven schouderhoogte (painful arc) en ’s nachts bij het liggen op de aangetaste zijde. De beweeglijkheid blijft meestal goed bewaard.
Radiografisch onderzoek beperkt zich gewoonlijk tot een standaard RX met specifieke outlet view, waarbij de vorm van het acromion en eventuele vernauwing van de subacromiale ruimte kan beoordeeld worden. Zo ook kunnen verkalkingen in de cuff en AC arthrose aangetoond worden. Een aanvullende echografie brengt meer informatie omtrent de toestand van de cuff en de bicepspees.
Wanneer de conservatieve behandeling (kinesitherapie, ontstekingsremmers en eventueel inspuitingen) faalt en een mechanisch conflict op basis van een acromiaal spoor aan de basis ligt van de symptomen kan gekozen worden voor een operatieve ingreep. Gewoonlijk gebeurt dit via een kijkoperatie (arthroscopische decompressie) . Hierbij wordt het acromiaal spoor weggenomen met een botfrees (botfraze). Zo ontstaat een vlak acromion en wordt het beenderig conflict teniet gedaan. Dit heeft een beschermende invloed op de onderliggende cuff. Wanneer er bij dit bursaal zicht van de pees een oppervlakkig letsel wordt aangetoond kan dit eventueel gedebrideerd worden tot op bloedend, gezond peesweefsel. Tijdens deze ingreep wordt ook een inspectie van het gewricht gedaan: het kraakbeen, de ligamentaire structuren, de peescomponenten (cuff en biceps) worden beoordeeld en indien nodig behandeld.
Lees verder onder de foto's
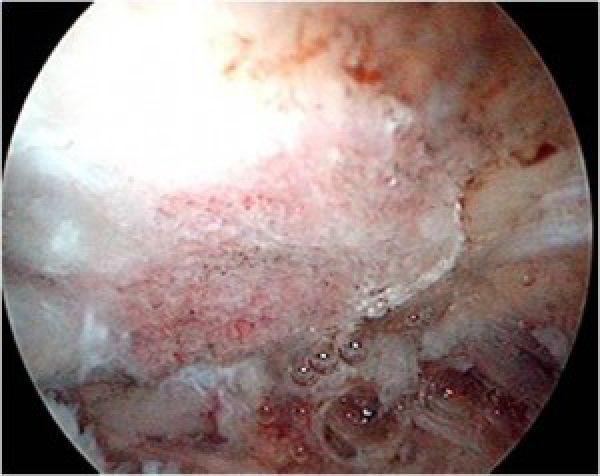
Arthroscopische decompressie.
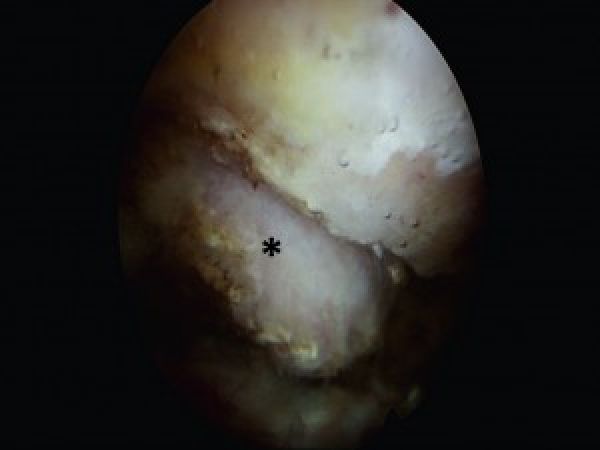
Arthroscopisch beeld na een AC resectie. het uiteinde van de distale clavicula wordt geëgaliseerd zodat er geen conflict met acromion meer kan optreden. Het AC gewrichtskapsel wordt bewaard.
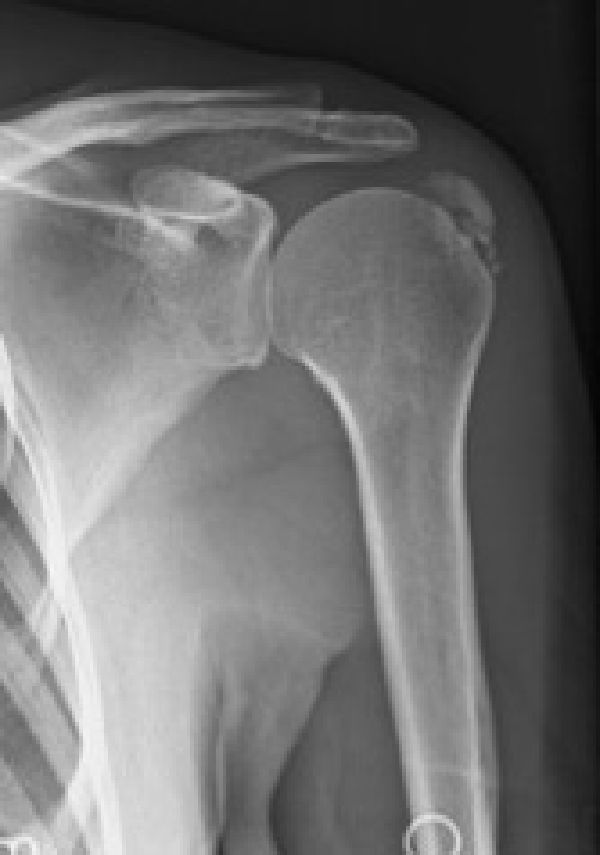
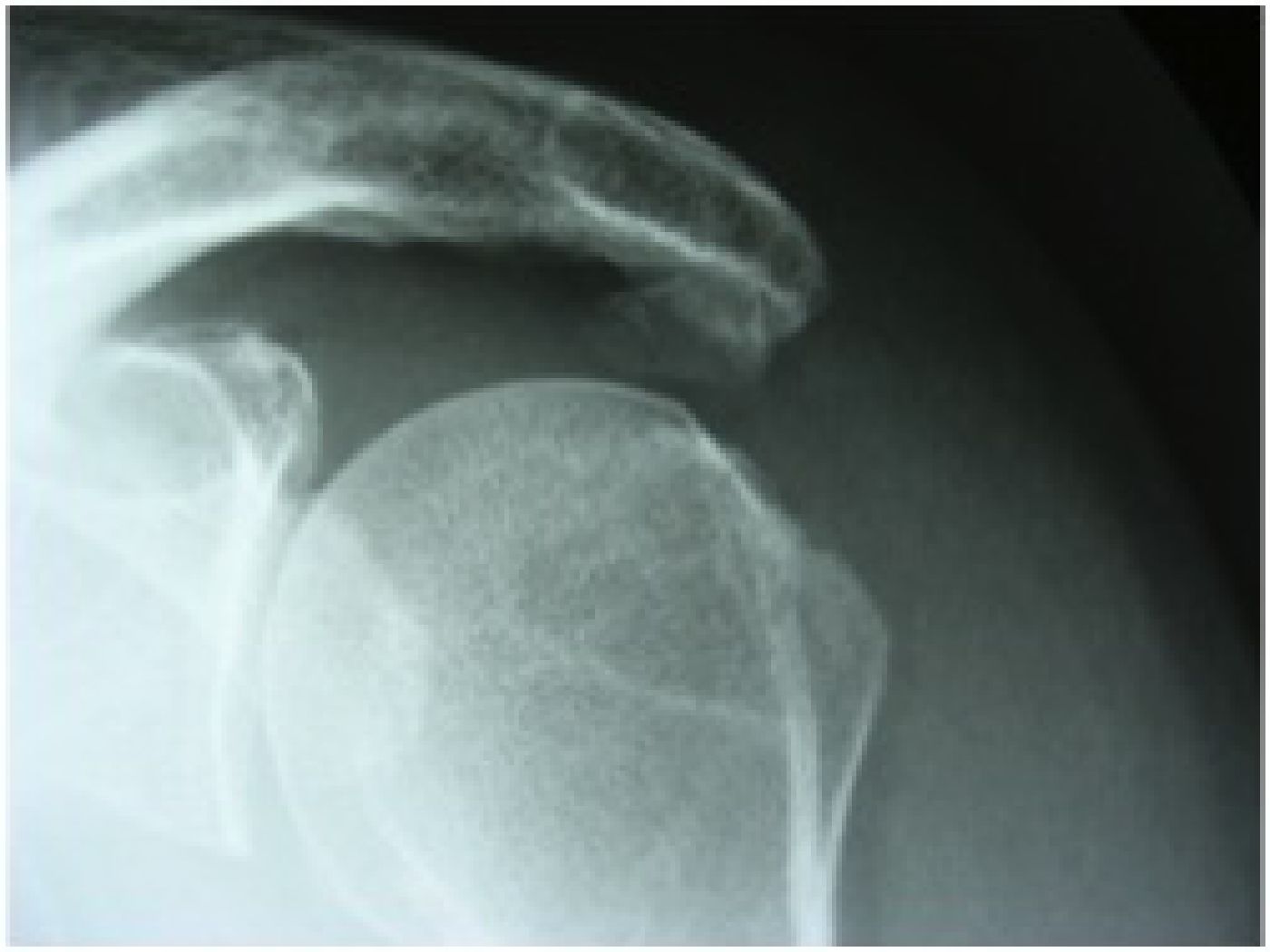
Deze standaard RX opname toont een grote calcificatiehaard ter hoogte van de insertie van de rotator cuff.
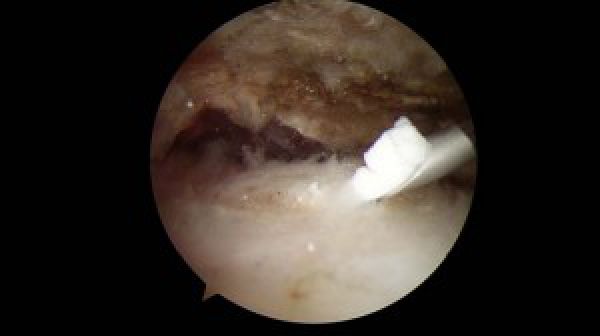
Arthroscopisch beeld van curretage. De calcificatie wordt uit de pees geëvacueerd en verwijderd.
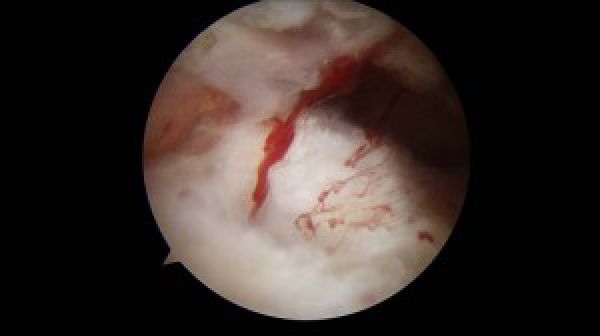
Nadien wordt de lacune gedebrideerd tot gezond, bloedend weefsel.

Lorem ipsum dolor sit amet, consectetur adipiscing elit. Pellentesque quis quam in risus pulvinar ultrices eget non sem. Vestibulum ante ipsum primis in faucibus orci luctus et ultrices posuere cubilia Curae proin accumsan odio.
In selectieve gevallen is het acromio-claviculair gewricht (AC gewricht) eveneens betrokken in het impingement syndroom. In dit geval wordt een beperkt deel van het uiteinde van het sleutelbeen (het zieke arthrotische deel ) verwijderd, gereseceerd met een botfreesje (arthroscopische AC resectie). Het superieure en achterste AC gewrichtskapsel wordt hierbij steeds gespaard, zodat geen instabiliteit kan optreden.
Arthroscopisch beeld van een posttraumatische AC arthritis met belangrijke kraakbeenaantasting ter hoogte van distale clavicula (figuur 3 hierboven).
De aanwezigheid van verkalkingen (calcificaties) in de rotator cuff kan ook een ruimte innemend proces veroorzaken en zo leiden tot impingement. De etiologie is onduidelijk en het gaat eerder om een biochemisch, intratendineus proces met neerslag van calciumdepots in de insertie van meestal de supraspinatus pees. De infraspinatus en subscapularis pezen zijn minder frequent aangetast. Calcificaties zijn niet gerelateerd of leiden niet tot rotatorcuff scheuren noch tot arthrose (zie figuur 4 hierboven).
In vele gevallen zijn deze verkalkingen asymptomatisch en is er geen behandeling nodig. In andere gevallen kan een ESWT behandeling (extracorporele shock wave therapie) effectief zijn in de bestrijding van de pijn en eventuele bewegingsbeperking. Bij ESWT wordt de verkalking verbrijzeld, zoals men dat doet voor symptomatische nierstenen. Chronische, of grote verkalkingen worden soms arthroscopisch behandeld. Hierbij worden de calciumdepots onder directe visualisatie uit de rotator cuff verwijderd (arthroscopische needling en curettage. Het defect thv de cuff zal bijna altijd spontaan opgranuleren. Indien de kwaliteit van de cuff zeer ziek is, of bij bevindingen van een cuff scheur kan tegelijkertijd een hechting uitgevoerd worden. Bij tekenen van impingement aan het acromion kan bijkomend een decompressie uitgevoerd worden.
De bicepsspier van de bovenarm loopt van de elleboog naar de schouder en is verantwoordelijk voor de krachtontwikkeling in flexie, dwz de biceps is maximaal actief wanneer je iets oppakt met geplooide elleboog . Deze bicepsspier eindigt met 2 pees aanhechtingen thv de bovenarm (zo heb je een korte kop en lange kop insertie). De lange kop van de biceps hecht aan in het gewricht van de schouder. Het is deze lange kop die soms betrokken kan zijn in het impingement proces en ook mee verantwoordelijk kan zijn voor een deel van de pijn (ontsteking, partiele scheuren). Soms dienen we dan ook een specifieke behandeling hiervoor toe te passen. Dit kan gaan van debrideren, tot verleggen van de insertie (bicepstransfer) of verwijderen van het zieke deel van de lange kop via een zogenoemde tenotomie. Hierbij wordt het pathologisch bicepsgedeelte in het gewricht verwijderd om zo het conflict te neutraliseren. De pees verliest zo iets van zijn spanning maar gezien de korte kop van de biceps spier intact blijft, recupereert de kracht van de bicepsspier quasi volledig.
Bij een subacromiale decompressie en eventuele AC resectie of behandeling van een calcificatie, worden er in principe geen peesstructuren of ligamenten chirurgisch hersteld en is er dus geen stricte bescherming nodig. Immobilisatie is beperkt tot de eerste 12 h omwille van antalgische redenen en nadien kan onmiddellijk gestart worden met kinesitherapie.
Analgesie en lokale ijsapplicaties zijn meestal de eerste week aangewezen. Uiteraard moet wel rekening gehouden worden met het natuurlijke genezingsproces van de rotator cuff na debridement voor oppervlakkige uitrafeling of na curettage van een calcificatiehaard. Ook na een AC resectie zijn mobilisaties boven schouderhoogte, en dan vooral in combinatie met adductie, de eerste 2 weken pijnlijker dan bij een klassieke decompressie.
De passieve en actieve mobiliteit wordt gemiddeld herwonnen over een periode van 2 tot 3 weken. Uiteraard speelt eventuele pre-operative stijfheid een belangrijke rol. Specifieke aandacht naar stretching van het kapsel in alle amplitudes is essentieel. Vanaf de mobiliteit volledig herwonnen is, kan overgegaan worden naar de laatste fase, namelijk de tonificaties. Vooral functionele bewegingen dienen uitgevoerd te worden, eerst onder, later boven schouderhoogte, zonder hierbij de pathologische rotator cuff te overbelasten. Correctie van scapulaire dyskinesie, scapulasettings, houdingscorrecties etc. zijn de ganse revalidatie van belang, gezien scapulaire disfunctie vaak mee aan de bron ligt van het impingement.
De meeste patiënten zijn na 2 tot 3 maanden nagenoeg pijnvrij en kunnen werk en hobby hervatten. De lange termijnresultaten zijn zeer gunstig met zeer weinig recidieven of eventuele progressie naar rotator cuff scheuren.
Vragen en afspraken rond heelkundige ingreep en nazorg via verpleegkundige Mevr. Verhoeven Tinne. Zij is te bereiken tijdens de uren van de raadpleging: Tel.: +32 (0)3 320 58 00